O Dia Mundial da Saúde, estabelecido pelas Organizações das Nações Unidas (ONU) em 1948, é comemorado no domingo, 7 de abril. Portanto, essa é a 76ª vez que a data, cujo propósito é conscientizar a população a respeito da qualidade de vida e dos diferentes fatores que afetam a saúde populacional, é celebrada.
No Brasil, o Dia Mundial da Saúde noz traz um convite para pensarmos nos desafios de hoje e o que estão por vir. Questões relacionadas à infraestrutura, escaladas de preços e uma população cada vez mais idosa – e doente – estão fazendo com que a saúde brasileira adoeça rápido. A consequência é que, com sintomas físicos, mentais e emocionais, a doença da saúde tem reflexo direito nos profissionais, empresas e, claro, nos consumidores.
Atenção Primária à Saúde
Vejamos, por exemplo, a Atenção Primária à Saúde. A Organização para a Cooperação e Desenvolvimento Econômico (OCDE) considera seu modelo organizado, mas ainda falta muito para alcançar o título de “adequado”.
Um dos principais problemas neste aspecto, consoante a OCDE, na última edição do Estudo da Atenção Primária à Saúde do Brasil, do fim de 2021, está no acesso às tecnologias digitais pelas APS, o qual, segundo o órgão, tem sido lento e fundamentalmente desigual.
“Milhares de unidades de APS não têm computadores ou acesso à Internet. Apenas 17% das unidades de APS têm velocidades acima de 10 Mbps. Cerca de 18 mil estabelecimentos de atenção à saúde (ou 18% de todos os estabelecimentos) não têm Registro Eletrônico de Saúde (RES). A pandemia de Covid-19 acelerou provavelmente a adoção de tecnologias digitais, mas seu verdadeiro impacto ainda não é claro”.
Apartheid digital na saúde
A implantação da saúde digital em todo o Brasil, com seus 5.565 municípios, é uma tremenda utopia, na visão da Organização. Para os pesquisadores, o Brasil vive ainda um processo de “divisão digital” o que, em suas palavras, está obviamente associado às desigualdades sociais. Nesse apartheid tecnológico, estão os brasileiros mais velhos, as pessoas das áreas rurais e aqueles com renda mais baixa e menor nível de escolaridade. “Todos esses são menos propensos a usar a internet e mais propensos a usar apenas telefones celulares. Existe, portanto, sério risco de que a transformação digital da APS apenas agrave as divisões sociais existentes”, aponta o relatório.
As transformações de que estamos falando são sete. Elas estão dentro do Plano de Ação ESD28 (Estratégia de Saúde para o Brasil 2028), do Ministério da Saúde e consistem, em resumo, nos seguintes aspectos:
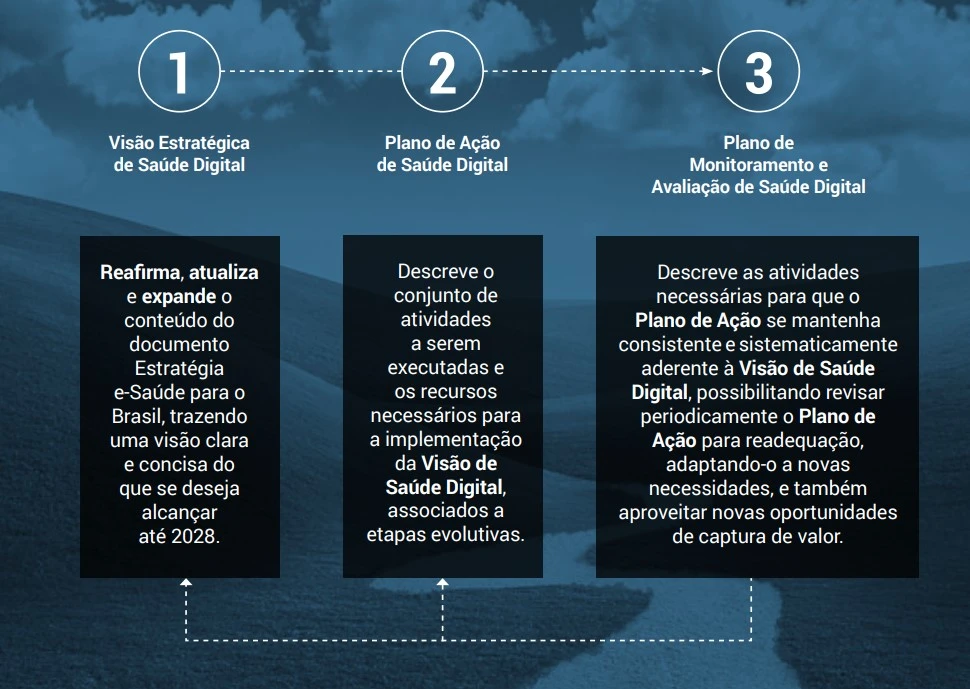
1 – Governança e liderança;
2 – Digitalização dos três níveis (primário, secundário e terciário) de prestação de atenção à saúde;
3 – Apoio à melhoria da qualidade dos cuidados de saúde;
4 – O paciente como protagonista;
5) Formação de recursos humanos;
6) Ambiente de interconectividade;
7) Ecossistema de inovação.
Estratégia de Saúde para o Brasil 2028
A ESD28 também identifica os principais agentes e partes interessadas, estabelecendo cinco tipos de participação (liderança, parceria, patrocínio, contribuição, engajamento) que são esperados de cada ator para cada ponto de ação.
O Registro Eletrônico de Saúde (RES) é um registro digital longitudinal de um paciente individual que contém ou vincula virtualmente vários registros médicos eletrônicos de diferentes instituições e ambientes de atenção à saúde.
Como contém histórico de contato com provedores de atenção à saúde de qualquer organização em qualquer nível de atendimento, e em qualquer lugar, investir no RES é sinônimo de ajuda aos provedores de Atenção Primária à Saúde a coordenar o atendimento a pacientes individuais, segundo a OCDE.
Tratar a doença, e não à saúde
Vale lembrar que a Atenção Primária à Saúde é um desafio no setor da saúde, pois a cultura predominante é de foco no tratamento de doenças já confirmadas, em vez de um cuidado contínuo e preventivo. Isso afeta a qualidade de vida dos pacientes e gera impactos negativos na economia dos setores público e privado. É necessário promover a mudança de paradigma e incentivar a prática da APS para garantir o bem-estar da população e a sustentabilidade do sistema de saúde na totalidade.
Sobre o mercado privado brasileiro, além do excesso de judicialização e da alta de custos, um dos graves problemas que o Brasil vem enfrentando são as condições desfavoráveis aos prestadores de serviço impostas pelas operadoras de planos de saúde. Neste aspecto, destaque para não repassar os reajustes. Os prestadores são geralmente inferiores ao Índice de Preços ao Consumidor Amplo (IPCA), limitando o direito à correção correta dos valores frente à inflação, como previsto em lei.

Stefano Ribeiro Ferri, especialista em Direito do Consumidor na área da saúde, aponta que os planos de saúde exercem uma pressão disfarçada sobre os prestadores de serviços para não atualizarem seus valores, chegando ao extremo de clínicas que prestam serviços por anos não terem seus pagamentos atualizados.
Desigualdade nas negociações
O advogado, assessor da 6ª Turma do Tribunal de Ética da OAB/SP e membro da comissão de Direito Civil da OAB-Campinas, destaca a falta de igualdade nas negociações entre os prestadores e os planos de saúde no Brasil, o que muitas vezes deixa esses trabalhadores vulneráveis e dependentes dos planos de saúde.
Sobre esse assunto, inclusive, o Tribunal de Justiça de São Paulo (TJ-SP) decidiu, recentemente, que plano de saúde deve pagar a devida correção monetária ao prestador de serviço. Isso porque a Lei Federal n.º 13.003/2014, que alterou a Lei Federal n.º 9.656/1998 (Lei dos Planos de Saúde), introduziu importantes mecanismos de proteção aos prestadores de serviços de saúde, como a obrigatoriedade de formalização por escrito dos contratos de credenciamento e de inclusão, nestes documentos, de cláusulas de reajuste de preços.
Lei para planos privados
O artigo 17-A da Lei Federal n.º 9.656/1998 regula as condições de prestação de serviços de atenção à saúde no âmbito dos planos privados de assistência à saúde por pessoas físicas ou jurídicas, independentemente de sua qualificação como contratadas, referenciadas ou credenciadas, por meio de contrato escrito estipulado entre a operadora do plano e o prestador de serviço.
Ademais, a legislação determina que os valores e critérios de reajuste devem ser negociados entre as partes nos primeiros 90 dias de cada ano. Caso não haja acordo, será aplicado o índice de reajuste definido pela Agência Nacional de Saúde Suplementar (ANS), com base no IPCA acumulado nos 12 meses anteriores à data de aniversário do contrato. Para Stefano Ribeiro, a decisão do TJ-SP foi importante para a segurança jurídica e a manutenção de serviços de qualidade por parte da rede credenciada.
“Não transferir os valores ou repassá-los com percentuais inferiores tem sido uma constante. E o cenário é preocupante porque as operadoras de planos de saúde, detentoras de grande poder de mercado, impõem condições inconvenientes aos prestadores de serviços. Assim, há uma pressão velada dos planos para não ocorrer a atualização monetária, chegando ao absurdo de ver clínicas que prestam serviços por anos não ter valores atualizados”.
Sem negociação
Para ele, isso ocorre no Brasil porque não há igualdade entre os prestadores e os planos para negociar. “E na maioria das vezes, os prestadores ficam reféns dos planos de saúde”, afirma.
No caso debatido no Tribunal de Justiça de São Paulo, as partes – uma clínica de ginecologia e a operadora de plano de saúde – firmaram contrato de prestação de serviços médicos, sendo pactuado, por ocasião da celebração do contrato, o pagamento de R$ 60,00 por consulta realizada. Porém, conforme alega a prestadora, do período em que iniciou o contrato, em 2013, até o encerramento da relação, em 2020, não houve o correto reajuste dos valores pagos por consulta.
Caso no TJ-SP
O TJ-SP então decidiu que a falta de correção monetária no contrato entre as partes resultou em prejuízo para a prestadora de serviços de plano de saúde, pois ao longo do tempo o valor pago passou a ser inferior ao acordado inicialmente. Isso significa que, na prática, a prestadora estava recebendo menos do que o estabelecido no início do contrato.
A sentença destaca que, devido à relação de dependência entre as partes e a autora, considerada o polo mais fraco, “as circunstâncias não autorizam a presunção de anuência”. Apesar de juridicamente não limitar sua atuação, a autora tem sua capacidade de se insurgir reduzida materialmente, devido ao temor de rescisão contratual.
O Tribunal decidiu condenar o plano de saúde a pagar a correção monetária pelos serviços prestados pela clínica credenciada, utilizando o IPCA. Isso garante o pagamento exato do valor devido, evitando que o plano de saúde obtenha lucros indevidos às custas da prestadora de serviços.
Stefano destaca a condição de onerosidade excessiva dos prestadores de serviços em relação aos planos de saúde, ressaltando a falta de margem para negociação. Em seu parecer, a jurisprudência pode até ser vista como um passo em direção à segurança jurídica, mas não resolverá o problema isoladamente. Analogamente, uma negociação justa e equilibrada, que reflita os custos dos serviços e a inflação, é essencial para a viabilidade financeira dos prestadores e a qualidade do atendimento aos beneficiários. “Além disso, a Agência Nacional de Saúde (ANS) tem que fiscalizar práticas abusivas e estabelecer normativas que impeçam a interrupção de contratos devido a condições desfavoráveis impostas aos prestadores”.
Brasileiros preocupados com saúde
Uma pesquisa do Datafolha, do fim do ano passado, revelou que a saúde é a maior preocupação dos brasileiros, apesar de ser um direito garantido pela Constituição. Com 23% das pessoas entrevistadas citando a saúde como o principal problema do país, fica claro a urgência de ações para melhorar o sistema de saúde, com foco especial no setor de dispositivos médicos.
Em resumo, equipamentos e tecnologias médicas desempenham um papel crucial na prevenção, diagnóstico e tratamento de diversas condições médicas, tornando vital a conscientização sobre a importância desse setor. Em suma, a necessidade de abordar as lacunas existentes e aprimorar a eficiência do sistema de saúde brasileiro é evidente.
Quem explica melhor é Márcio Bósio, diretor institucional da Associação Brasileira da Indústria de Dispositivos Médicos (Abimo). “É fundamental garantir acesso a tecnologias inovadoras e de qualidade. Portanto, uma indústria de dispositivos bem alicerçada para ampliar o atendimento é crucial para desenvolver estratégias que promovam a sustentabilidade do sistema”.
A Abimo representa mais de 300 indústrias em todo país, que carece de políticas públicas claras, investimentos direcionados nessa área e parcerias estratégicas.
Dispositivos médicos
Isso sem contar que, além de crucial para a saúde, a indústria de dispositivos médicos gera empregos e é uma área de alta densidade tecnológica. No entanto, mais de 50% dos dispositivos médicos consumidos no Brasil são importados, resultando em um déficit comercial significativo. Para Márcio Bósio, a saída para reverter esse cenário está em investir na indústria nacional de aparelhos e instrumentos capazes de diagnosticar, prevenir e tratar enfermidades. “Em conclusão, investir no desenvolvimento de dispositivos médicos fabricados em território nacional é a garantia de um sistema de saúde sustentável e resiliente, capaz de atender às demandas da população”.
Mais de metade dos dispositivos médicos consumidos pelo setor da saúde no país são importados. Analogamente, esse setor representa 10% do Produto Interno Bruto (PIB) nacional. Este setor tem potencial para crescer ainda mais, especialmente devido ao envelhecimento da população. No entanto, o Brasil enfrenta um déficit comercial de US$ 20 bilhões em importações na área da saúde.

Melhorar a jornada do paciente
A 3ª edição do especial Tendências em Saúde, da Doctoralia tem por objetivo promover melhor experiência na jornada do paciente.
Alguns dos temas abordados, como tendências, incluem a telemedicina, a personalização do atendimento e a integração de tecnologias no cuidado com a saúde. Essas tendências visam aprimorar a qualidade dos serviços prestados e contribuir para um sistema de saúde mais eficiente e humanizado.
Entre as principais perspectivas do setor neste ano estão:
Organização de dados: Carlos Pedrotti, Presidente da Saúde Digital Brasil, aposta em sistemas que garantam a confidencialidade e integridade das informações. “Todos os dados devem estar, primordialmente, em consonância com a Lei Geral de Proteção de Dados (LGPD)“.
Tecnologia em alta
Inteligência Artificial: facilita o preenchimento de relatórios e triagem, permitindo que os médicos tenham mais tempo de qualidade para o atendimento humano. Luiz Noronha, sócio da DNA Capital, destaca a utilização de ferramentas tecnológicas para auxiliar médicos e pacientes a cuidarem melhor da saúde. “A previsão é de um cenário positivo para as empresas que investirem em inteligência artificial”, garante.

Saúde holística: são modelos de cuidado que englobam equipes multidisciplinares capazes de navegar por todos os níveis de atenção à saúde. Espera-se que a medicina do estilo de vida ganhe força, promovendo cuidados com hábitos como sono, alimentação, relacionamentos e controle de substâncias tóxicas.
Para Guilherme Massa, co-fundador e CMO da Liga Ventures, o autocuidado é a grande tendência. “Teremos cada vez mais novas soluções que nos ajudam a olhar para uma saúde mais preventiva e menos reativa. Já com relação à saúde mental, podemos destacar inovações que ajudam os médicos a monitorar os pacientes com mais cuidado. Nesse sentido, há uma relação mais próxima entre médico e paciente, que é um dos grandes desafios atualmente”, aponta o especialista em inovação
Medicina personalizada: Paulo Bragança, Sócio Diretor da plataforma Sparkia enaltece a fundamentalidade da prevenção. Segundo ele, o ditado “prevenir é melhor que remediar” nunca teve tão em alta. Afinal, essa é uma prática que tanto ajuda a melhorar vidas quanto reduz custos no sistema de saúde global. “Personalizar a medicina é estímulo para o surgimento de tecnologias inovadoras baseadas em inteligência artificial e aprendizado de máquinas. Nesse ínterim, o resultado serão consultórios médicos eficientes e assertivos”.
Experiência do paciente
“Estamos testemunhando o surgimento de soluções inovadoras que, com o tempo, podem transformar radicalmente como encaramos e nos relacionamos com a prestação de saúde. A medicina personalizada está ganhando espaço. Basta ver que estamos caminhando para uma era em que os tratamentos serão adaptados a características individuais, otimizando resultados e minimizando os efeitos colaterais”, explica.
A partir dessas percepções, a experiência do paciente vai ditar as regras em todos os pilares do setor da saúde. Isso vai ajudar profissionais a criarem serviços e produtos para atender às necessidades dos pacientes, visando oferecer uma melhor experiência e garantindo a fidelização.
A Era do Diálogo
O tema “A saúde nas alturas: precisamos repensar a saúde privada no Brasil” será trabalhado no evento A Era do Diálogo de 2024. O encontro está na 12ª edição e tem por objetivo unir vozes para moldar o futuro das relações entre empresas, órgãos reguladores e o consumidor.
Em síntese, a Era do Diálogo é um espaço único para reunir diversas pessoas a fim de fortalecer a compreensão mútua e encontrar soluções colaborativas para os desafios enfrentados tanto em nível individual quanto coletivo. Saiba mais em: A era do dialogo
O evento está programado para acontecer no dia 7 de maio, no Hotel Renaissance, em São Paulo/SP.












